Sclérose en plaques
Anglais : Multiple sclerosis
Description / Définition
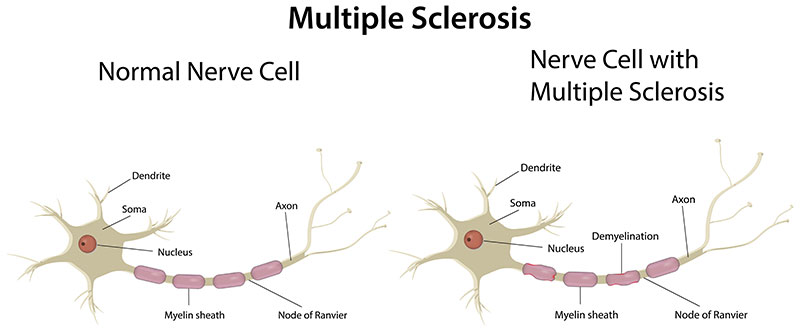
La sclérose en plaques (SP) est une maladie auto-immune avec atteinte neurodégénérative chronique. Elle est le plus souvent détectée chez les adultes âgés de 20 à 49 ans, bien qu’elle se manifeste aussi chez les autres groupes d’âge (Société canadienne de la SP [SCSP], n.d.-a). Cette maladie est une démyélinisation des fibres nerveuses du système nerveux central (SNC), soit au cerveau, à la moelle épinière et aux nerfs optiques. Il s’agit de l’affection immunitaire (auto-immune) du système nerveux central la plus commune au Canada. Les personnes qui en sont atteintes perdent notamment, le plus souvent en poussées et en rémissions successives, la capacité de se mobiliser et d’être pleinement autonomes. Les tableaux cliniques varient en fonction des zones atteintes au cerveau et à la moelle épinière, et le déclin associé à la maladie varie d’une personne à l’autre. Chaque personne vivra donc la SP de façon unique.
Données populationnelles
La sclérose en plaques est probablement l'une des maladies neurodégénératives parmi les plus connues du grand public.
Incidence et prévalence au Canada
Plus de 77 000 personnes sont atteintes de SP au Canada (SCSP, n.d.-a). Le pays est donc classé parmi les plus atteints au monde. À l’échelle mondiale, la maladie est plus fréquemment observée chez les femmes (ratio de deux à trois femmes atteintes pour un homme).
Étiologie
La sclérose en plaques est d’origine inconnue, mais il est reconnu qu’elle est de nature auto-immune. Il existe quelques hypothèses concernant l’étiologie de cette maladie :
- Composante infectieuse : l’activation d’un virus latent (p. ex. : herpès, dont le virus d’Epstein-Barr) déclencherait une réponse immunitaire secondaire faisant en sorte que le système attaquerait ses propres cellules nerveuses.
- Composante héréditaire : une susceptibilité génétique serait l’une des causes de la maladie. Les scientifiques ont pu conclure que des lymphocytes T atteignant le cerveau seraient sensibles à une composante de la myéline chez les personnes atteintes de sclérose en plaques, ce qui expliquerait la nature auto-immune de la SP. Cependant, la nature de l’antigène impliqué n’est pas encore connue. Des macrophages ont également été retrouvés dans des lésions du cerveau associées à la maladie, mais leur rôle dans la pathogenèse est encore incertain.
- Composante protéique : une protéine participant au mécanisme de coagulation sanguine pourrait être un élément déclencheur de la réponse immunitaire.
- Composante environnementale : les populations des régions nordiques semblent plus susceptibles de développer la maladie (manque d’exposition au soleil).
Facteurs de risques
La cause exacte de la maladie étant encore à ce jour inconnue, quelques hypothèses sur les facteurs de risque sont issues de diverses études scientifiques :
- De faibles niveaux de vitamine D seraient associés à un plus grand risque de développer la maladie. L’observation de l’incidence de la sclérose en plaques est à l’origine de cette hypothèse; elle est plus élevée dans les régions nordiques, comparativement à l’incidence dans les régions tropicales, les personnes étant moins exposées au soleil.
- L’obésité constitue un facteur déterminant par rapport au risque de SP.
- Le tabagisme pourrait accélérer la progression de la maladie et précipiter l'accumulation des incapacités chez les personnes atteintes.
- La présence de la maladie dans la famille serait un facteur de risque. Les proches de premier degré de personnes atteintes de la sclérose en plaques seraient 15 fois plus à risque de développer la maladie.
(SCSP, n.d.-b)
Pathogenèse
Chez une personne atteinte de la sclérose en plaques, la démyélinisation des axones entraîne l’accumulation de cellules gliales sous forme de plaques fibreuses dans le SNC. Ces plaques se situent, plus particulièrement, dans la matière blanche des régions latérales, postérieures (touchant, entre autres, le nerf optique) et périventriculaires du cerveau, dans le cervelet et dans le tronc cérébral. Toutefois, leur localisation varie d’une personne à l’autre. Puisque la présence de ces plaques nuit à la conduction nerveuse axonale, les fonctions motrices, sensorielles, visuelles, cognitives, émotionnelles, digestives et urinaires peuvent être affectées par la démyélinisation. En parallèle, se produisent :
- La destruction de l’oligodendroglie, tissu formé d’oligodendrocytes (cellules responsables de la myélinisation des axones);
- L’inflammation des vaisseaux sanguins des tissus adjacents;
- Des changements dans la composition lipidique et protéique de la myéline.

Signes et symptômes
Chez bon nombre de personnes atteintes, les premiers signes de la maladie se traduisent par des troubles de la vision. Une nouvelle étude présente la fatigue, les troubles du sommeil, l’anémie et la douleur comme des symptômes avant-coureurs de la SP jusqu’à cinq ans avant l’apparition du premier symptôme de démyélinisation (Yusuf et al., 2020). Divers autres symptômes s’ajoutent graduellement au tableau clinique, selon la vitesse de formation et la localisation des plaques. La fatigue, causée par le surplus d’énergie requis pour la conduction de l’influx nerveux dans les axones dont la gaine de myéline est endommagée, est le symptôme le plus handicapant pour la plupart des personnes, réduisant la qualité de vie de 75 % des personnes atteintes (Hersche et al., 2017). Toutefois, les symptômes de la maladie varient considérablement d’une personne à l’autre, ce qui rend impossible la description d’un tableau clinique clair et identique pour tous. Le plus souvent, la SP sera tout de même caractérisée par des périodes d’exacerbation des symptômes et des périodes de rémission, dont la fréquence et l’expression varient également. Autrement, certaines formes plus rares de la maladie ne s’expriment que par un déclin, sans rémissions. Il faut noter que dans toutes ses formes, la SP demeure dégénérative et un déclin fonctionnel est éventuellement observé chez presque toutes les personnes atteintes.
Symptômes communs les plus souvent observés
- Fatigue chronique;
- Paresthésie (p. ex. : fourmillement, sensation de chaleur, picotement) ou dysesthésie aux extrémités, au tronc ou d’un côté du visage;
- Engourdissements;
- Distractions visuelles (p. ex. : perte de vision partielle, douleur à l’œil causée par une névrite optique rétrobulbaire, vision double causée par une ophtalmoplégie internucléaire, vision obstruée par un scotome, vision embrouillée);
- Dégradation de la perception sensorielle des vibrations, de la douleur, du toucher, de la température et des sensations proprioceptives;
- Faiblesse ou maladresse d’un bras ou d’une jambe;
- Fatigue musculaire (légère spasticité ou fatigabilité inhabituelle d’un ou de plusieurs membres);
- Perturbation mineure initialement, puis majeure éventuellement, de la démarche et de la motricité fine;
- Ataxie (atteinte neuromotrice de la coordination fine des mouvements volontaires);
- Difficulté à contrôler la vessie;
- Dysphagie (trouble de la déglutition);
- Vertiges;
- Perturbations affectives légères (p. ex. : euphorie, dépression);
- Chez plusieurs personnes atteintes, la mobilité devient éventuellement un problème majeur.

Symptômes possibles, mais moins fréquemment observés
- Apathie/indifférence affective;
- Manque de jugement;
- Engourdissement, douleur, paralysie ou spasme facial unilatéral intermittent;
- 40 à 50 % des personnes atteintes de la sclérose en plaques présentent une dysarthrie (trouble de la parole), habituellement légère, mais certaines peuvent avoir une dysarthrie modérée ou sévère, nécessitant parfois un mode alternatif de communication;
- Dysfonctionnement sexuel;
- Trouble cognitif léger chez environ 50 % des personnes atteintes pour la mémoire, l’attention, la vitesse de traitement de l’information, les habiletés visuospatiales et les fonctions exécutives.
Les symptômes de la sclérose en plaques peuvent être causés par l’atteinte de divers éléments du système nerveux, notamment le cerveau lui-même, les nerfs crâniens, le cervelet et la moelle épinière. Ils concernent tant l’activité motrice que sensorielle et cognitive.
Tableau 1. Localisation des atteintes et symptômes correspondants
| Atteintes | Signes et symptômes |
|---|---|
| Nerfs crâniens | II (nerf optique) : Névrite optique unilatérale ou asymétrique : perte de la vision (allant du scotome à la perte totale), douleur, champs de vision anormaux (p. ex. : diplopie), disque optique bombé, déficit pupillaire afférent |
| III, IV et VI (nerfs oculomoteurs) : Ophtalmoplégie internucléaire bilatérale : vision double | |
| VII (nerf facial) : Engourdissement, douleur, paralysie ou spasme facial unilatéral intermittent | |
| X (nerf vague ou pneumogastrique, portion laryngée) : Dysarthrie légère (trouble de l’élocution) | |
| Cervelet (stade avancé de la maladie) |
Ataxie cérébelleuse avec spasticité et tremblements, pertes d’équilibre |
| Troubles d’élocution | |
| Triade de Charcot : Voix scandée (irrégularité dans le discours), nystagmus et tremblement intentionnel | |
| Cerveau | Signes et symptômes focaux selon la localisation de la lésion |
| Moelle épinière | Faiblesse motrice des membres inférieurs, accentuation du réflexe de Babinski et des réflexes tendineux profonds, clonus |
| Hémiparésie | |
| Dysfonction de la vessie : miction impérieuse, retard à la miction, rétention urinaire partielle, légère incontinence urinaire | |
| Constipation | |
| Dysfonction érectile ou anesthésie génitale | |
| Incontinence fécale (stade avancé de la maladie) |
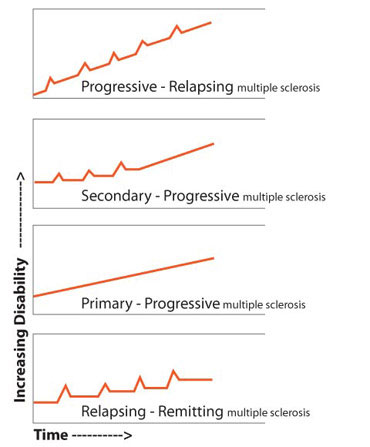
Certains de ces symptômes feront donc leur apparition dans le cours de la maladie, selon la localisation et l’importance des plaques qui se forment, seront importants pour une période donnée, puis disparaîtrons en partie pendant une période variable de rémission. La maladie progressant, un déclin sera graduellement observé. Ce tableau clinique est la forme la plus fréquente de présentation de la maladie, mais il en existe plusieurs, dont les plus fréquentes sont :
- Forme progressive avec rechutes (Progressive relapsing pattern) : cette forme rare de la maladie consiste en une progression graduelle, donc un déclin continu, ponctuée de rechutes soudaines plus importantes.
- SP progressive secondaire (Secondary progressive pattern) : cette forme de la maladie se traduit par une alternance entre rechutes et rémissions mineures suivies d’un déclin graduel.
- SP progressive primaire (Primary progressive pattern) : cette forme de la maladie se caractérise par une évolution graduelle, soit un déclin, sans période très nette de rémission ni d’exacerbation, mais pouvant comporter des plateaux. Cette forme représente 15 % des personnes touchées par la SP.
- SP cyclique caractérisée par une alternance de rémissions et de rechutes (Relapsing-remitting pattern) : cette forme de la maladie est caractérisée par une alternance entre des périodes d’exacerbation et des périodes de rémission pouvant durer des mois ou des années. Les exacerbations peuvent être spontanées ou déclenchées par une infection (p. ex. : l'influenza).
(SCSP, n.d.-c)
Tiré de Halper, J. (2007). Advanced Concepts in Multiple Sclerosis Nursing Care (2e éd.). Demos Medical Publishing.
Démarche et outils diagnostiques
Le diagnostic de la sclérose en plaques s’établit sur la base d’un ensemble clinique : les observations de la condition de santé, l’historique des exacerbations et des rémissions et l’imagerie par résonance magnétique (IRM) du cerveau et de la moelle épinière.
L’IRM est le test par imagerie le plus sensible permettant d’exclure d’autres troubles semblables pouvant être traités (p. ex. : lésions non démyélénisantes). Chez 80 % des personnes atteintes de la SP, les lésions seront apparentes à l’IRM. Si les observations cliniques et l’IRM ne permettent pas d’établir un diagnostic clair, des tests supplémentaires peuvent permettre d’objectiver certaines anormalités neurologiques. Les potentiels évoqués sont donc parfois utilisés et, au besoin, une évaluation de la concentration des lymphocytes et d’immunoglobuline G dans le liquide céphalorachidien est réalisée.
Le neurologue s’en remettra à divers critères précis pour établir le diagnostic. D’abord, il doit y avoir un historique d’atteintes du SNC espacées dans le temps et dans la localisation des lésions :
- historique d’exacerbations et de rémissions ou une évolution étape par étape sur une période de six mois;
- lésions réagissant au contraste au gadolinium et d’autres ne réagissant pas, simultanément, à l’IRM;
- apparition d’une nouvelle lésion réagissant au contraste au gadolinium à l’IRM, subséquemment, chez une personne ayant déjà des lésions;
- lésions visibles à l’IRM dans deux régions ou plus qui sont typiquement associées à la sclérose en plaques;
- évidence clinique d’une lésion typique de la maladie à deux moments différents.
Intervention médico-chirurgicale
Il n’y a actuellement aucun traitement curatif, pharmacologique ou chirurgical, qui peut être offert aux personnes qui souffrent de la sclérose en plaques. Cependant, on peut ralentir l’expression de la maladie, en ralentir le déclin associé ou en soulager les symptômes à l’aide de certains traitements.
La maladie étant multimodale dans son expression, les personnes atteintes gagnent grandement à recevoir ces soins d’une équipe interprofessionnelle. Il convient aussi de les mettre en contact avec les organismes communautaires qui offrent des services très intéressants pour cette population. Citons notamment, les groupes de soutien par les pairs, les services de soutien à domicile, les programmes municipaux et provinciaux d’adaptation domiciliaire ou les programmes de prêts d’équipements. De plus, la Société canadienne de la SP et ses chapitres provinciaux et régionaux offrent divers services aux personnes et à leurs proches.
Traitements pharmacologiques
| Traitement | Objectifs thérapeutiques |
|---|---|
| Corticostéroïdes et glucocorticoïdes | Pour abréger les exacerbations |
| Immunomodulateurs (p. ex. : interférons, glatiramer) | Prévention et réduction de la fréquence et de la sévérité des exacerbations aiguës |
| Antispasmodiques (p. ex. : baclofen ou tizanidine) | Diminution de la spasticité |
| Gabapentin, antidépresseurs tricycliques, anticonvulsivants et opioïdes | Soulagement de la douleur due à une paresthésie |
| Antidépresseurs | Soulagement de la dépression |
| Amantadine, modafinil, amphétamine à libération prolongée, Prokarin, pemoline, 4-amino-pyridene | Réduction de la fatigue |
Réadaptation
Les personnes qui souffrent de sclérose en plaques seront le plus souvent suivies par une équipe interprofessionnelle. Les objectifs thérapeutiques peuvent être variés, pour répondre aux besoins spécifiques de chacune des personnes, par exemple :
- Soutien psychologique à la personne et ses proches;
- Éducation de la personne relativement à la maladie;
- Pratique régulière d’activités physiques en augmentant graduellement leur intensité (p. ex. : vélo stationnaire, tapis roulant, nage, exercices d’équilibre);
- Réadaptation et remédiation cognitive;
- Contrôle du stress et de la fatigue afin de limiter les blessures et les infections;
- Traitements en réadaptation : les personnes atteintes de la sclérose en plaques sont habituellement vues par plusieurs professionnels de la réadaptation, entre autres en ergothérapie, orthophonie et physiothérapie, pour maintenir les fonctions intactes, réduire les risques de chutes (Comber et al,. 2020) minimiser les atteintes fonctionnelles et, au besoin, adapter les activités et l’environnement aux capacités résiduelles de la personne;
- La question de la qualité de vie de ces personnes est aussi centrale pour l’intervention de chaque membre de l’équipe;
- Thérapies dont le principal but est l’intégration communautaire afin de diminuer l’isolement des personnes atteintes (Turcotte et al.¸ 2018);
- Séances de groupe où les participants apprennent à utiliser des stratégies de conservation de l’énergie et planifient la mise en œuvre d’un changement de comportement dans leur routine pour réduire l’influence de la fatigue sur le fonctionnement physique (Hersche et al., 2017).
Pronostic et complications
Généralement détectée entre 20 et 49 ans, la sclérose en plaques a une évolution imprévisible et hautement variable d’une personne à l’autre. Elle débute le plus souvent par une névrite optique, puis l’arrivée graduelle d’autres symptômes qui indiquent la localisation des plaques. La durée des rémissions peut varier de quelques mois à plus de dix ans. En général, de deux à quatre ans après l’apparition du premier symptôme clinique isolé, une deuxième lésion devient apparente par l’arrivée de nouveaux symptômes où les plaques sont détectables à l’IRM. Si les premiers symptômes sont moteurs, intestinaux ou urinaires, la personne est plus à risque de vivre une incapacité précoce. Le plus souvent, de 20 à 30 ans après le diagnostic initial, les personnes vivent une incapacité physique majeure. « Une forme de thérapie plus agressive est recommandée pour les personnes avec de mauvais facteurs pronostiques, tels que l’âge avancé; sexe masculin; héritage afro-américain; dysfonctionnement moteur, cérébelleux et sphinctérien au début; récupération incomplète des rechutes cliniques; l’emplacement des lésions dans le tronc cérébral, le cervelet et la moelle épinière; grande charge de lésions T2; multiples lésions améliorantes; et atrophie cérébrale » (Berger et Markowitz, 2018, p. 1461, traduction libre).
Toutefois, diverses complications pourront être les éléments expliquant le décès, par exemple, les infections respiratoires dues à la perte de la mobilité, les contractures limitant sérieusement la mobilité et le positionnement ou les ulcères de décubitus. La personne qui devra être alitée pendant de longues périodes pourra souffrir d’un syndrome de déconditionnement. L’espérance de vie est diminuée dans les cas sévères de la maladie.

Références
Berger, J. R. et Markowitz, C. (2018). Deciding on the best multiple sclerosis therapy: Tough choices. JAMA Neurology. 75(12),1461-1462.
Comber, L., Peterson, E., O’Malley, N., Galvin, R., Finlayson, M. et Coote, S. (2020). Better balance: The articulation of the development of a complex falls prevention intervention for people with multiple sclerosis. International Journal of MS Care [en ligne] https://doi.org/10.7224/1537-2073.2019-105
Hersche, R., Weise, A., Kool, J. et Barbero, M. (2017). Formation au management de l’énergie chez des patients hospitalisés atteints de fatigue générée par la sclérose en plaques. Kinésithérapie, la Revue, 17(192), 43.
Société canadienne de la SP. (n.d.-a). À propos de la SP. https://scleroseenplaques.ca/a-propos-de-la-sp
Société canadienne de la SP. (n.d.-b). Facteurs de risque et facteurs pronostiques. https://scleroseenplaques.ca/sujets-dactualite/facteurs-de-risque-et-facteurs-pronostiques
Société canadienne de la SP. (n.d.-c). Formes. https://scleroseenplaques.ca/a-propos-de-la-sp/formes
Turcotte, S., Vallée, C. et Vincent, C. (2018). Occupational therapy and community integration of adults with neurological conditions: A scoping review. Canadian Journal of Occupational Therapy, 85(5), 365-377.
Yusuf, F. L. A., Wijnands, J. M. A., Kingwell, E., Zhu, F., Evans, C., Fisk, J. D., Zhao, Y., Sutherland, J. M., Patrick, D. M., Marrie, R. A. et Tremlett, H. (2020). Fatigue, Sleep Disorders, Anaemia and Pain in the Multiple Sclerosis Prodrome. Multiple Sclerosis Journal [en ligne] https://doi.org/10.1177%2F1352458520908163
