Amputation - membres inférieurs et supérieurs
Anglais : Amputation - lower and upper limbs
Description/Définition
L’amputation est « l’ablation d’un membre ou d’une autre structure du corps » (Dorland, 2011, p. 67). Elle nécessite une opération pour retirer le membre affecté. Elle peut être ouverte (sans sutures, moins commune) ou fermée (avec suture, plus commune). Typiquement, l’amputation ouverte réduit le risque d’infection et prolonge le temps de récupération, tandis que l’amputation fermée réduit le temps de récupération et augmente le risque d’infection.
Les causes d’une amputation sont nombreuses. Les amputations sont souvent mises en place pour éviter les complications incontournables, la douleur ou même les décès. Malheureusement, elles laissent des séquelles fonctionnelles importantes (Leite et al., 2018). Les amputations se différencient par leur emplacement sur le corps : au niveau du membre inférieur ou au niveau du membre supérieur. Également, elles se distinguent du fait qu’elle sont mineures (en distale) ou majeures (en proximale) (Monroe, Cameron et Monroe, 2007). Puisque la majorité des amputations sont causées par des facteurs liés aux comorbidités, il y a plus d’amputations aux membres inférieurs qu’aux membres supérieurs. Les amputations aux membres supérieurs résultent souvent d’accidents traumatiques, par exemple dans les lieux en situation de guerre (Esquenazi, 2004). Les classifications peuvent varier selon les auteurs.
Classification des amputations du membre inférieur (Monroe et al., 2007)
- Amputations inférieures mineures. Ces amputations représentent tous les membres distaux vers les pieds (p. ex. les orteils).
- Amputations inférieures majeures. Ces amputations sont proximales et n’incluent pas les pieds (p. ex. transtibiales, transfémorales, etc.).

Classification des amputations du membre supérieur
Les différents types d’amputations du membre supérieur sont indiqués ci-dessous (Saunders, Astifidis, Burke, Higgins et McClinton, 2015).
- Amputations supérieures mineures. Ces amputations incluent la main ainsi que toutes les composantes de la main (p. ex. les doigts) (Monroe et al., 2007).
- Amputations supérieures majeures. Ces amputations incluent tout ce qui est proximal jusqu’à la main (p. ex. transradiales et transhumérales) (Monroe et al., 2007).

Données populationnelles
- Aux États-Unis, environ 1,6 million d’individus présentent des amputations (Kayssi et al., 2017).
- Imam, Miller, Finlayson, Eng et Jarus (2017) ont souligné qu’au Canada, l’incidence des amputations aux membres inférieurs était de 44 430, l’incidence étant plus élevée en Ontario et en Colombie-Britannique.
- Il est estimé qu’environ 200 à 500 millions d’amputations majeures sont pratiquées mondialement chaque année (Leite et al., 2018).
Les données épidémiologiques sur les amputations sont très limitées, voire absentes. Ainsi, il existe un besoin pressant en matière de recherche, afin de mieux saisir les risques et la population affectée.
Étiologie et facteurs de risques
Il existe plusieurs raisons de procéder à une amputation (Imam et al., 2017). Elle est plus souvent pratiquée comme dernier recours lorsque des complications liées au diabète et aux maladies vasculaires se présentent chez l’individu (Monroe et al., 2007). Certains cancers (souvent le cancer de l’os) peuvent mener à l’amputation, pour éviter sa progression. Cette intervention peut aussi être nécessaire pour corriger les difformités des membres chez une personne atteinte d’une maladie congénitale (Imam et al., 2017).
Une étude par Imam et al. (2017) a évalué l’incidence des amputations du membre inférieur au Canada. Cette étude révélait qu’entre 2006 et 2011, les amputations les plus fréquentes, parmi une population de 44 430 personnes, étaient reliées aux causes suivantes :
- Diabète (65,4 %)
- Maladies vasculaires (25,6 %)
- Accidents traumatiques (6,0 %)
- Cancer (1,8 %) et
- Maladies congénitales (0,6 %)
Quant aux pays en développement ou en situation de guerre, les causes les plus fréquentes sont les accidents traumatiques (p. ex. accidents de voiture, accidents de travail, etc.) (Esquenazi, 2004).
Facteurs de risque
- Comorbidité. Comme indiqué plus haut, les comorbidités augmentent le risque d’amputation lorsque des complications qui ne peuvent être traitées par des moyens non chirurgicaux se présentent (Monroe et al., 2007). Le risque d’amputation au niveau inférieur est plus élevé chez les personnes atteintes du diabète. Chez les personnes diabétiques, la diminution de la vascularisation et de la sensation aux extrémités ralentit la guérison d’une blessure au membre inférieur, particulièrement au pied. Avec le temps, cette blessure peut s’infecter et nécessiter une amputation (Imam et al., 2017).
- Âge. Plus la personne est âgée, plus le risque de complications liées aux comorbidités augmente. Les études démontrent que la majorité des amputations ayant des causes non traumatiques se déroulent entre 50 et 74 ans (Imam et al., 2017).
- Sexe. Les études montrent qu’il y a plus d’hommes que de femmes qui vivent avec des amputations. Certaines hypothèses incluent le lien avec le diabète, puisque celui-ci est plus présent chez les hommes et qu’ils s’engagent dans des activités à risque plus élevé (Imam et al., 2017).
- Obésité. Imam et al. (2017) ont indiqué que l’obésité et le diabète augmentaient le risque d’amputation chez cette population.
Démarche et outils diagnostiques
Les amputations deviennent indispensables lorsque la vascularisation d’une extrémité n’est plus possible et que les tissus deviennent nécrosés (par ex. lorsqu’une infection au pied chez une personne diabétique ne peut être traitée à l’aide d’un nettoyage ou de médicaments) (Uysal et al., 2017). Le diagnostic survient lorsque l’équipe médicale déduit que le membre ne peut être préservé sans causer plus de dommage à la santé de la personne.
Processus d’amputation (Krajbich, Pinzur, Potter et Stevens, 2016)
- La première étape consiste à déterminer s’il est préférable d’amputer le membre ou de le conserver. Pour ce faire, les avantages, les désavantages et les risques de l’amputation sont évalués. Des tests peuvent être effectués afin d’obtenir plus de renseignements sur le membre affecté (p. ex. des rayons X, des tests d’imageries par résonance, de tomodensitométrie, etc.)
- Si l’équipe médicale détermine que l’amputation est la meilleure option pour le patient, il établit ensuite le niveau de l’amputation sur le membre. Les études démontrent qu’un appareillage prothétique optimal est influencé par la longueur du membre préservé.
- Le chirurgien doit également considérer l’épaisseur de la peau au niveau de l’amputation, car cela influencera la conceptualisation de la prothèse et le processus d’appareillage par la suite (Zollinger et Zollinger, 2011).
Complications possibles et symptômes après la chirurgie
- Sensation fantôme : C’est une sensation non douloureuse que les individus perçoivent dans leur membre amputé. Cette sensation est présente dans 60 à 80 % des cas (Kaur et Guan, 2018).
- Douleur fantôme : C’est une sensation douloureuse qui se présente rapidement après l’opération et que les individus perçoivent dans leur membre amputé. La douleur fantôme est très commune chez les amputés (Poor et al., 2016). Elle peut s’expliquer par les changements au niveau du système nerveux central ou encore par les dommages aux nerfs périphériques (Orr, Glover et Cook, 2018).
- Douleur au membre résiduel. C’est une sensation douloureuse distale localisée sur le membre affecté (membre résiduel) qui est souvent causée par la présence de névromes (Ahmed et al., 2017).
- Névrome. Les névromes sont formés d’un assemblage d’axones lorsqu’il y a des dommages aux nerfs. Ils sont présents dans 10 à 25 % des cas et causent souvent de la douleur au membre résiduel (Amp et al., 2016).
- Contracture. Après l’amputation, il se peut que la personne développe une contracture à l’articulation la plus proche du site d’amputation. Dans la majorité des cas, les contractures se développent lorsque l’individu est en position de repos trop prolongé après l’amputation (Yoo, 2014).
- Croissance osseuse (ossification). Asymptomatique dans 80 % des cas, elle peut tout de même devenir problématique dans les cas où elle engendre de la douleur ou lorsqu’elle crée un point de pression pour la prothèse (Yoo, 2014).
- Intégrité de la plaie. Le maintien de l’intégrité de la peau du membre résiduel est impératif après une amputation et c’est encore plus important chez les clients qui ont également le diabète. Si l’intégrité de la peau n’est pas bien maintenue, le risque d’infection et d’une deuxième opération augmente (Yoo, 2014).
D’autres symptômes et complications possibles incluent l’hypersensibilité, la pneumonie, les infections à la plaie, les caillots de sang pouvant engendrer une embolie ou un accident vasculaire cérébral, la septicémie, l’ostéomyélite, etc. (Low, Inkellis et Morshed, 2017).
Il importe également de considérer les répercussions sur le plan psychologique. La perte d’un membre implique un processus de deuil (Orr et al., 2018). La personne apprend à vivre avec un corps différent et un changement quant à sa participation aux activités. La dépression ou les symptômes dépressifs peuvent aussi apparaître lors du processus de rétablissement et de réadaptation. D’ailleurs, certains facteurs devraient être évalués après l’amputation, notamment la stigmatisation sociale, la perception de soi (incluant l’image corporelle), le risque de dépression et les troubles d’anxiété (Krajbich et al., 2016). De plus, dans les cas traumatiques, la présence du trouble de stress post-traumatique ou d’un trouble de stress aigu devrait être vérifiée (Yoo, 2014).
Processus de réadaptation et d’appareillage
Le processus de réadaptation peut être évalué à l’aide de trois phases : post-opératoire préprothétique et prothétique.
Post-opératoire. Cette phase aiguë est critique. Il faut un ajustement à la nouvelle réalité. Les professionnels de la santé doivent s’assurer que le client comprenne bien les complications possibles et les façons de les éviter (p. ex. hygiène de la peau, prévention des contractures, etc.). L’enseignement graduel des activités unilatérales (p. ex. exercices d’endurance et de force) peut être commencé lorsque le client est prêt afin d’augmenter son autonomie (Klarich et Brueckner, 2014).
 Préprothétique. Au cours de cette période, la préparation du membre résiduel pour la prothèse est très importante. Celle-ci devrait débuter le plus rapidement possible, une fois qu’il y a guérison du membre résiduel, afin d’augmenter le succès prothétique. Il arrive que cette étape chevauche la phase post-opératoire. Afin de bien préparer le membre résiduel pour la prothèse, le membre devra être formé et moulé à l’aide de bandages compressifs. Le membre résiduel doit aussi être désensibilisé alors que les postures favorables, la gestion des cicatrices et de la douleur devront être enseignées au client (Klarich et Brueckner, 2014).
Préprothétique. Au cours de cette période, la préparation du membre résiduel pour la prothèse est très importante. Celle-ci devrait débuter le plus rapidement possible, une fois qu’il y a guérison du membre résiduel, afin d’augmenter le succès prothétique. Il arrive que cette étape chevauche la phase post-opératoire. Afin de bien préparer le membre résiduel pour la prothèse, le membre devra être formé et moulé à l’aide de bandages compressifs. Le membre résiduel doit aussi être désensibilisé alors que les postures favorables, la gestion des cicatrices et de la douleur devront être enseignées au client (Klarich et Brueckner, 2014).
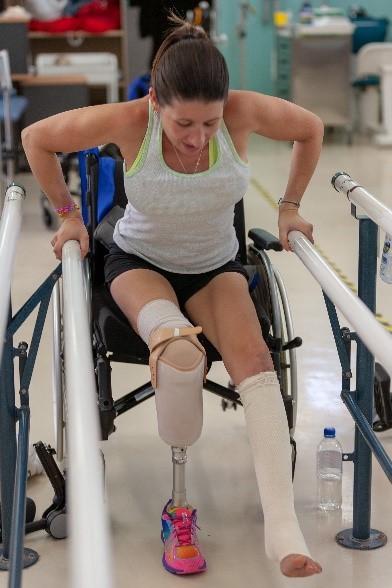 Phase prothétique. Avant de commander une prothèse, l’équipe interdisciplinaire (incluant le prothésiste) doit vérifier si le client est un bon candidat pour l’appareillage. Ce dernier devrait posséder les habiletés cognitives lui permettant de comprendre les consignes et ne devrait pas présenter de surpoids important (Monroe et al., 2007). Le client apprendra à effectuer ses activités de la vie quotidienne de façon sécuritaire avec la prothèse.
Phase prothétique. Avant de commander une prothèse, l’équipe interdisciplinaire (incluant le prothésiste) doit vérifier si le client est un bon candidat pour l’appareillage. Ce dernier devrait posséder les habiletés cognitives lui permettant de comprendre les consignes et ne devrait pas présenter de surpoids important (Monroe et al., 2007). Le client apprendra à effectuer ses activités de la vie quotidienne de façon sécuritaire avec la prothèse.
Le processus de réadaptation est aussi possible sans la prothèse, si le client le souhaite. Certains décident de ne pas utiliser de prothèse, car ils trouvent qu’elle représente une nuisance ou qu’elle est trop difficile à utiliser (Krajbich et al., 2016). Ce processus de réadaptation doit commencer très tôt afin que le client puisse apprendre à être fonctionnel sans son membre et sans prothèse.
Le client apprendra les concepts de base favorisant un congé sécuritaire tel que l’habillement, les transferts (amputation inférieure), les soins personnels, l’écriture (amputation supérieure), l’utilisation des aides techniques ou des aides à la mobilité (amputation inférieure), le retour à la conduite, etc. Lorsque le client réintègre sa communauté, la sécurité à domicile doit être bien évaluée par l’équipe interdisciplinaire communautaire pour favoriser un retour à la maison harmonieux.
Phase prothétique (précisions pour les membres supérieurs) : La prothèse n’est pas nécessaire au membre supérieur, mais elle permet d’augmenter le fonctionnement d’une personne (Smurr et al., 2009). Elle devrait être intégrée à la vie quotidienne du client. Il existe différents types de prothèses, notamment la prothèse myoélectrique (électrique) actionnée par le corps, hybride (composantes électriques et muscles du corps) et la prothèse passive (esthétique seulement). Le client pourra choisir différents types d’AT pour la préhension distale de la prothèse selon ses besoins (p. ex. crochet, main) (Krajbich et al., 2016).
Interventions médico-chirurgicales
 Les médicaments prescrits aux clients dépendent du niveau de l’amputation, des comorbidités et des besoins personnels du client. La prescription d’analgésiques (forme orale ou intraveineuse) après l’amputation est efficace pour la gestion de la douleur. Les bloqueurs NDMA, les gabapentinoïdes, les NSAIDs, le paracétamol (acétaminophène) peuvent aussi être prescrits (Ahuja, Thapa et Ghai, 2018). Dans certains cas, des antidépresseurs pourraient aussi être considérés.
Les médicaments prescrits aux clients dépendent du niveau de l’amputation, des comorbidités et des besoins personnels du client. La prescription d’analgésiques (forme orale ou intraveineuse) après l’amputation est efficace pour la gestion de la douleur. Les bloqueurs NDMA, les gabapentinoïdes, les NSAIDs, le paracétamol (acétaminophène) peuvent aussi être prescrits (Ahuja, Thapa et Ghai, 2018). Dans certains cas, des antidépresseurs pourraient aussi être considérés.
Pronostic et séquelles fonctionnelles
La majorité des personnes vivront des complications ou des symptômes néfastes après leur amputation et dans certains cas, une deuxième intervention chirurgicale peut être nécessaire. Une révision chirurgicale est plus commune pour les amputations distales comparativement aux amputations proximales et le risque de complications post-opératoires augmente avec les amputations majeures (Low et al., 2017). Dans les pires circonstances, les complications qui accompagnent l’amputation peuvent être fatales. Le risque de mortalité augmente avec l’âge (Ciufo, Thirukumaran, Marchese et Oh, 2019).
Les séquelles fonctionnelles sont présentes. L’individu doit apprendre à évoluer physiquement sans l’un de ses membres. Habituellement, plus le membre préservé est long, meilleur sera le rétablissement fonctionnel (Smurr et al., 2009). La personne devra également vivre une adaptation mentale et traverser un deuil. Les individus présentant des amputations aux membres inférieurs auront des répercussions fonctionnelles importantes sur le plan de la mobilité et ils devront porter attention aux risques de chute.
Références
Ahmed, A., Bhatnagar, S., Mishra, S., Khurana, D., Joshi, S. et Ahmad, S. (2017). Prevalence of phantom limb pain, stump pain, and phantom limb sensation among the amputated cancer patients in India: A prospective, observational study.(Original Article)(Report). Indian Journal of Palliative Care, 23(1), 24. doi:10.4103/0973-1075.197944
Ahuja, V., Thapa, D. et Ghai, B. (2018). Strategies for prevention of lower limb post-amputation pain: A clinical narrative review. Journal of Anaesthesiology, Clinical Pharmacology, 34(4), 439-449. doi:10.4103/joacp.JOACP_126_17
Amp, Apos, Reilly, M. A. R., Reilly, P. M. R., Sheahan, J. N., Sullivan, J., . . . Reilly, M. J. (2016). Neuromas as the cause of pain in the residual limbs of amputees. An ultrasound study. Clinical Radiology, 71(10), 1068.e1061-1068.e1066. doi:10.1016/j.crad.2016.05.022
Behrend, C., Reizner, W., Marchessault, J. A. et Hammert, W. C. (2011). Update on Advances in Upper Extremity Prosthetics. Journal of Hand Surgery, 36(10), 1711-1717. doi:10.1016/j.jhsa.2011.07.024
Ciufo, D. J., Thirukumaran, C. P., Marchese, R. et Oh, I. (2019). Risk factors for reoperation, readmission, and early complications after below knee amputation. Injury, 50(2), 462-466. doi:10.1016/j.injury.2018.10.031
Dorland. (2011). Dorland's Illustrated Medical Dictionary: Elsevier Health Sciences.
Esquenazi, A. (2004). Amputation rehabilitation and prosthetic restoration. From surgery to community reintegration. Disability and Rehabilitation, 26(14-15), 831-836.
Imam, B., Miller, W., Finlayson, H., Eng, J. et Jarus, T. (2017). Incidence of lower limb amputation in Canada. Canadian Journal of Public Health, 108(4), 374-380. doi:10.17269/CJPH.108.6093
Kaur, A. et Guan, Y. (2018). Phantom limb pain: A literature review. Chinese Journal of Traumatology, 21(6), 366-368. doi:10.1016/j.cjtee.2018.04.006
Kayssi, A., Dilkas, S., Dance, D. L., de Mestral, C., Forbes, T. L. et Roche-Nagle, G. (2017). Rehabilitation Trends After Lower Extremity Amputations in Canada. PM&R, 9(5), 494-501. doi:10.1016/j.pmrj.2016.09.009
Klarich, J. et Brueckner, I. (2014). Amputee Rehabilitation and Preprosthetic Care. Physical Medicine & Rehabilitation Clinics of North America, 25(1), 75-91. doi:10.1016/j.pmr.2013.09.005
Krajbich, J. I. e., Pinzur, M. S. e., Potter, B. K. e. et Stevens, P. M. e. (2016). Atlas of amputations and limb deficiencies : surgical, prosthetic, and rehabilitation principles (Fourth edition. ed.): Rosemont: American Academy of Orthopaedic Surgeons, 2016.
Leite, J. O., Costa, L. O., Fonseca, W. M., Souza, D. U., Goncalves, B. C., Gomes, G. B., . . . Dardik, A. (2018). General outcomes and risk factors for minor and major amputations in Brazil. Vascular, 26(3), 291-300. doi:10.1177/1708538117736677
Low, E. E., Inkellis, E. et Morshed, S. (2017). Complications and revision amputation following trauma-related lower limb loss. Injury, 48(2), 364-370. doi:10.1016/j.injury.2016.11.019
Monroe, L. G., Cameron, M. H. et Monroe, L. (2007). Physical rehabilitation evidence-based examination, evaluation, and intervention. St. Louis, Mo. St. Louis, Missouri: St. Louis, Mo.: Saunders/Elsevier, c2007.
Orr, A., Glover, J. et Cook, C. (2018). Amputation and Prosthetics dans McHugh Pendleton et Schultz-Krohn, Pedretti's occupational therapy : practice skills for physical dysfunction (8th edition. ed.): St. Louis, Mo. : Elsevier, 2018.
Poor, M. Z. N., Modirian, E., Soroush, M., Masoumi, M. et Hosseini, M. (2016). Phantom Limb Sensation (PLS) and Phantom Limb Pain (PLP) among Young Landmine Amputees. Iranian Journal of Child Neurology, 10(3), 42-47. doi:10.22037/ijcn.v10i3.7323
Saunders, R. J. e., Astifidis, R. P. e., Burke, S. L. e., Higgins, J. P. e. et McClinton, M. A. e. (2015). Hand and upper extremity rehabilitation : a practical guide (Fourth edition. ed.): St. Louis, Missouri: Elsevier, 2015.©2016.
Smurr, L. M., Yancosek, K., Gulick, K., Ganz, O., Kulla, S., Jones, M., . . . Esquenazi, A. (2009). Occupational therapy for the polytrauma casualty with limb loss. Atlas of amputations and limb deficiencies: Surgical, prosthetic, and rehabilitation principles. Rosemont, IL: American Academy of Orthopaedic Surgeons, 275-284.
Uysal, S., Arda, B., Taşbakan, M. I., Çetinkalp, Ş., Şimşir, I. Y., Öztürk, A. M., . . . Ertam, İ. (2017). Risk factors for amputation in patients with diabetic foot infection: a prospective study. International Wound Journal, 14(6), 1219-1224. doi:10.1111/iwj.12788
Yoo, S. (2014). Complications Following an Amputation. Physical Medicine & Rehabilitation Clinics of North America, 25(1), 169-178. doi:10.1016/j.pmr.2013.09.003
Zollinger, R. M. et Zollinger, R. M. e. (2011). Zollinger's atlas of surgical operations. New York New York, N.Y.: New York McGraw-Hill.
