Accident vasculaire cérébral
Anglais : Cerebrovascular Accident ou Stroke
Description
L’accident vasculaire cérébral (AVC) s’exprime par la perte soudaine d’une ou de plusieurs fonctions cérébrales qui est provoquée par l’interruption de la circulation sanguine dans une ou plusieurs aires du cerveau. Lors de l’AVC, le débit sanguin est interrompu, soit par un blocage dans une artère cérébrale (AVC ischémique) ou par la rupture d’une artère cérébrale (AVC hémorragique). L’interruption de la circulation sanguine provoque une lésion cérébrale, soit la mort d’un ensemble de neurones cérébraux, qui est à l’origine d’un déficit neurologique.
(Fondation des maladies du cœur et de l’AVC [Cœur+AVC], n.d.-a)
Le terme AVC regroupe un ensemble hétérogène de pathologies vasculaires cérébrales d’origine artérielle ou veineuse, à savoir :
- Les ischémies cérébrales artérielles (80 % des AVC) :
- accidents ischémiques transitoires (AIT), soit un AVC dont la durée est de moins d’une heure ne provoquant que très peu ou pas de séquelles, mais qui peut annoncer un AVC plus grave;
- accidents ischémiques constitués, soit les infarctus cérébraux;
- les hémorragies cérébrales ou intraparenchymateuses (20 % des AVC);
- les thrombophlébites cérébrales (très rares).
(Cœur+AVC, 2017; Giraldo, 2018a)
Approximativement le quart des hémorragies cérébrales (5 % de tous les AVC) prennent la forme d’une hémorragie méningée, dont la prise en charge est totalement différente de celle de l’AVC intracérébral (pour les symptômes, la neurochirurgie ou la radiologie interventionnelle). Elles ne seront pas documentées dans cette présentation.
(Collège national des enseignants de la réanimation, 2015)
Chacune des aires cérébrales a une fonction précise et est vascularisée par une artère spécifique. Une embolie, un thrombus (AVC ischémique) ou une hémorragie (AVC hémorragique) dans une artère cérébrale causera une perte brutale de la fonction neurologique sous le contrôle de la région vascularisée par cette artère, des régions limitrophes et d’autres régions s’il y a compression cérébrale lors d’un AVC hémorragique ou par l’œdème qui accompagne l’AVC ischémique.
Données populationnelles
Les accidents vasculaires cérébraux (AVC) représentent la troisième cause de décès au Canada et occupent le dixième rang du nombre d’années perdues en raison d’une incapacité. Environ 62 000 Canadiens par année souffrent d’un AVC et environ 405 000 Canadiens vivent présentement avec les séquelles d’un AVC. On estime que ce nombre doublera au cours des 20 prochaines années, car le nombre de décès dû à un AVC est en diminution au Canada (17 % des cas admis dans les hôpitaux). Il est donc peu surprenant de constater que les personnes ayant vécu un AVC soient une clientèle très fréquente en réadaptation.
(Agence de la santé publique du Canada [ASPC], 2019; Cœur+AVC, 2015, 2016, 2018a)
Étiologie
AVC ischémique
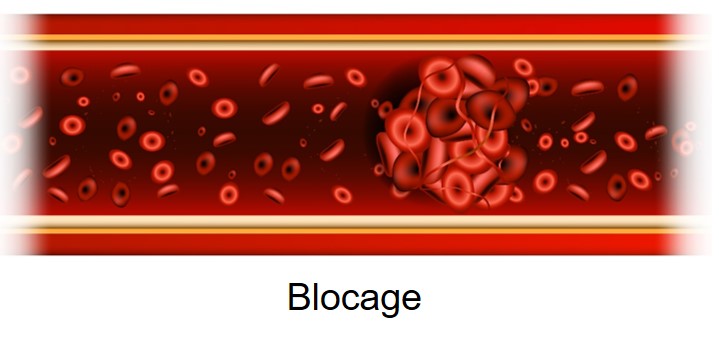 L’AVC ischémique est causé par la réduction drastique ou l'arrêt du débit sanguin vers le cerveau par un blocage dans une artère cérébrale. Ce blocage est le plus souvent provoqué par l’occlusion thrombotique ou embolique d’une artère, soit le blocage de l’artère par un caillot sanguin. Les plus petites artères ou les artères où il y a accumulation de plaque athéromateuse (athérosclérose) sont plus sujettes à l’occlusion.
L’AVC ischémique est causé par la réduction drastique ou l'arrêt du débit sanguin vers le cerveau par un blocage dans une artère cérébrale. Ce blocage est le plus souvent provoqué par l’occlusion thrombotique ou embolique d’une artère, soit le blocage de l’artère par un caillot sanguin. Les plus petites artères ou les artères où il y a accumulation de plaque athéromateuse (athérosclérose) sont plus sujettes à l’occlusion.
L’athérosclérose est un processus au cours duquel des dépôts graisseux (la plaque d’athérome) envahissent l’intérieur des vaisseaux sanguins, le plus souvent les artères majeures et les zones vasculaires de plus grande turbulence. La plaque athéromateuse réduit graduellement la zone 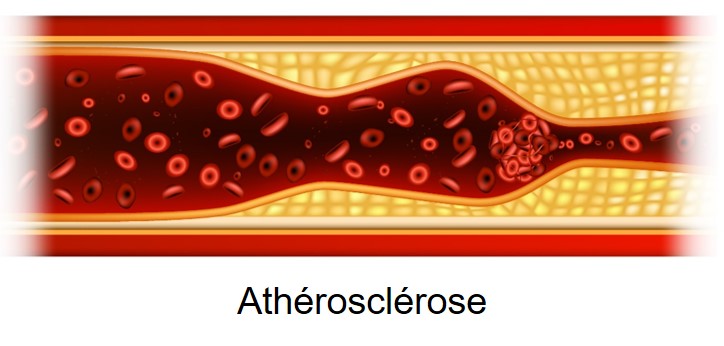 disponible à la circulation sanguine, rendant le vaisseau plus susceptible à la thrombose ou à l’embolie. Le circuit carotidien et les petites artères cérébrales profondes sont des zones de prédilection pour la thrombose et l’embolie.
disponible à la circulation sanguine, rendant le vaisseau plus susceptible à la thrombose ou à l’embolie. Le circuit carotidien et les petites artères cérébrales profondes sont des zones de prédilection pour la thrombose et l’embolie.
Le blocage du débit sanguin provoque une anoxie dans la région vascularisée par l’artère et la mort des neurones de cette région. Il en résulte la perte des fonctions cérébrales localisées dans la région habituellement vascularisée par le vaisseau bloqué. Il sera dit que les signes focaux de lésion cérébrale seront un indicateur du site du blocage artériel cérébral. La personne vivra en conséquence un déficit neurologique, soit une perturbation des fonctions motrices, sensorielles, perceptuelles, cognitives, affectives, sociales ou toute autre fonction sous contrôle de l’aire cérébrale atteinte.
(Giraldo, 2017a)
AVC hémorragique
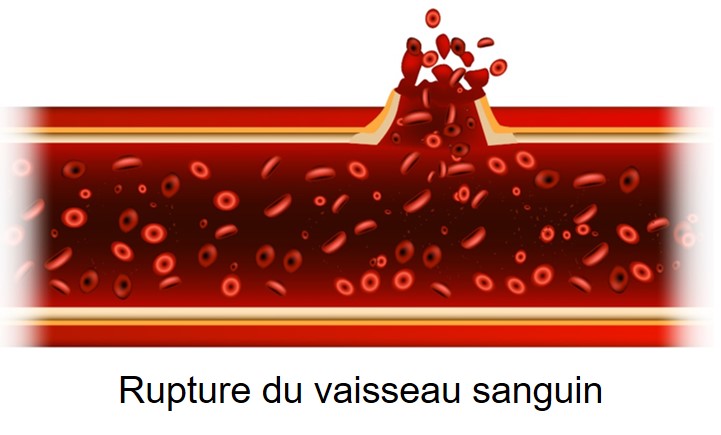 L’accident vasculaire cérébral hémorragique est causé par un saignement dans le cerveau (une hémorragie intracérébrale) ou un saignement autour du cerveau (une hémorragie sous-arachnoïdienne) consécutif à la rupture d’un vaisseau sanguin. Les hémorragies cérébrales sont le plus souvent imputables à une pression artérielle élevée non maîtrisée et, dans certains cas, à des anomalies qui relèvent de la structure des vaisseaux sanguins (par ex. des anévrismes ou des malformations vasculaires). On retrouve habituellement l’AVC hémorragique dans les petites artères cérébrales athérosclérotiques fragilisées par une hypertension chronique.
L’accident vasculaire cérébral hémorragique est causé par un saignement dans le cerveau (une hémorragie intracérébrale) ou un saignement autour du cerveau (une hémorragie sous-arachnoïdienne) consécutif à la rupture d’un vaisseau sanguin. Les hémorragies cérébrales sont le plus souvent imputables à une pression artérielle élevée non maîtrisée et, dans certains cas, à des anomalies qui relèvent de la structure des vaisseaux sanguins (par ex. des anévrismes ou des malformations vasculaires). On retrouve habituellement l’AVC hémorragique dans les petites artères cérébrales athérosclérotiques fragilisées par une hypertension chronique.
L’hémorragie fait en sorte que la région cérébrale vascularisée habituellement par le vaisseau est privée de l’apport sanguin et le sang qui s’accumule hors du vaisseau cause une pression supplémentaire sur les structures cérébrales, pouvant causer une anoxie pour les neurones des régions environnantes. La personne qui vit un AVC hémorragique éprouvera un mal de tête soudain, brutal et très intense, pourra avoir des nausées et des vomissements, perdra les fonctions cérébrales de la région atteinte, mais pourra aussi présenter des signes d’atteintes d’autres régions cérébrales comprimées. Les signes pourront donc s’avérer plus diffus. Un AVC hémorragique important peut provoquer, dès sa survenue, un coma.
(Centre hospitalier de l’Université de Montréal [CHUM], 2017; Cœur+AVC, n.d.-a; Giraldo, 2018b)
Facteurs de risque et de protection
Facteurs de risque
Voici les facteurs de risque non modifiables pour les deux types d’AVC :
 Âge avancé : le risque d’AVC augmente rapidement après 55 ans et seul un quart surviennent chez les moins de 65 ans
Âge avancé : le risque d’AVC augmente rapidement après 55 ans et seul un quart surviennent chez les moins de 65 ans- Antécédents personnels d’AVC ou d’AIT : environ 20 % des personnes ayant vécu un premier AVC en feront un deuxième dans les deux ans qui suivent le premier accident
- Antécédents familiaux d’AVC
- Origine ethnique : les gens d’origine autochtone, africaine, hispanique et sud-asiatique sont plus susceptibles de faire de l’hypertension artérielle et d’être atteints de diabète, qui sont eux-mêmes des facteurs de risque
- Sexe : les hommes sont plus à risque d’AVC que les femmes
(ASPC, 2016, 2017, 2019; Cœur+AVC, n.d.-b; Giraldo, 2018a)
D’autres facteurs de risque sont modifiables dans une certaine mesure :
- Certaines conditions médicales :
- Athérosclérose
- Hypertension artérielle

- Cholestérol élevé
- Diabète
- Apnée du sommeil
- Fibrillation auriculaire
- Déficit cognitif d’origine vasculaire
- Thrombophilie (AVC ischémique seulement)
- Hémophilie (AVC hémorragique seulement)
- Consommation de tabac, d’alcool ou de drogues illicites comme la cocaïne ou les amphétamines
- Prise de certains médicaments, tels le tamoxifène, la phénylpropanolamine et les thrombolytiques
- Obésité
- Manque d’exercice
- Mauvaise alimentation
- Stress

(ASPC, 2017; Cœur+AVC, n.d.-b)
Finalement, certains facteurs de risque sont spécifiques aux femmes :
- Utilisation de contraceptifs oraux, lorsque vous fumez et êtes âgée de plus de 35 ans
- Hormonothérapie substitutive
- Grossesse :
- Prééclampsie
- Diabète de grossesse
- Cardiomyopathie du péripartum
(Cœur+AVC, 2018a)
Facteurs de protection
- Adoption d’un mode de vie plus sain (activité physique, alimentation, réduction du stress, etc.)
- Arrêt du tabagisme
- Arrêt de consommation de drogues
- Diminution de la consommation d'alcool
- Contrôle de l’hypertension artérielle et du diabète
(ASPC, 2017; Cœur+AVC, n.d.-b; Giraldo, 2018a)
Pathogenèse
AVC ischémique
Les facteurs de risque s’accumulant, la personne vit soudainement un AVC ischémique, soit le blocage d’une artère cérébrale. L’AVC peut être la conséquence directe de l’athérome dans les artères, réduisant considérablement le débit sanguin et favorisant la formation d’un thrombus ou encore d’une embolie, soit le blocage par un caillot migrant. L’apport insuffisant de sang dans une région cérébrale impliquant une seule artère peut assez souvent être compensé par un système sanguin composé d’artères collatérales, le polygone de Willis en étant un très bon exemple. Si la circulation collatérale est aussi compromise, comme c’est souvent le cas en présence d’athérosclérose, l’occlusion artérielle provoquera l’ischémie cérébrale. La mort des neurones affectés se produira quand le débit sanguin sera réduit à moins de 5 % d’un débit normal, et ce, pendant plus de cinq minutes. La sévérité de l’ischémie sera déterminée par le pourcentage de réduction du débit habituel et par sa durée. La restauration rapide de la circulation pourra réduire l’ampleur des séquelles ou permettre d’éviter totalement la formation de lésions. Le processus de l’AVC ischémique implique la formation d’œdème, la thrombose vasculaire, la mort cellulaire programmée (apoptose) et l’infarctus avec nécrose cellulaire.
(Giraldo, 2017a; Olea Medical, 2018)
AVC hémorragique
Les facteurs de risque s’accumulant, la personne vit soudainement un AVC hémorragique, soit la rupture d’une artère cérébrale ou d’un anévrisme cérébral qui provoque un saignement intracérébral ou méningé. L’AVC peut être ainsi la conséquence de la rupture directe d’une artère ou de la rupture d’un anévrisme formé antérieurement. Le saignement de l’artère provoque une accumulation de sang dans l’espace intracrânien qui forme une masse et qui peut provoquer la compression des tissus adjacents, entraînant un dysfonctionnement neuronal. L’augmentation marquée de la pression intracrânienne provoquée par le saignement et l’œdème cérébral pourra provoquer nausées et vomissements. Puis, apparaissent simultanément les déficits cérébraux associés aux fonctions régulées par la région cérébrale affectée ou un état comateux (troubles de la conscience).
De façon différente du processus vécu dans l’AVC ischémique, l’AVC hémorragique se manifestera d’abord par une céphalée décrite comme intolérable, violente et d’apparition brutale par les personnes atteintes ou pourra conduire directement à un état comateux. L’augmentation de la pression intracrânienne serait la cause de cette douleur ou de l’état comateux, ou la cause de déficits observés qui seront moins focalisés que ceux de l’AVC ischémique.
(Giraldo, 2017b, 2017c)
Pour tout type d’AVC
Il fut longtemps considéré que les neurones atteints sévèrement lors d’un AVC n’avaient aucun pouvoir de régénération et que les fonctions perdues étaient définitivement disparues. L’étude du phénomène et l’observation de la récupération des personnes atteintes ont incité les chercheurs à s’intéresser au processus de guérison et à la régénération de certains neurones. La récupération observée après un AVC qui était attribuée à la disparition de l’œdème, à la restauration de la fonctionnalité avec les neurones légèrement affectés, en plus de la contribution de la circulation collatérale, est aussi maintenant attribuée en partie à la formation de nouveaux réseaux neuronaux cérébraux et à la restauration de certains neurones (réserve et plasticité cérébrale).
Signes et symptômes
Les déficits neurologiques qui seront observés et mesurés seront le reflet assez exact de la région du cerveau qui est atteinte, à tout le moins une indication d’une atteinte de la circulation antérieure ou postérieure. L’atteinte à la circulation antérieure provoquera le plus souvent un syndrome unilatéral, alors qu’une atteinte de la circulation postérieure pourra provoquer un syndrome unilatéral ou bilatéral. Voici un tableau sommaire qui explique les différents syndromes possibles à la suite d’atteintes à la circulation antérieure et à la circulation postérieure cérébrales.
| Circulation antérieure | Artère ophtalmique | Cécité monoculaire |
| Artère cérébrale antérieure (atteinte plus rare) |
|
|
| Artère cérébrale moyenne (plus fréquent) |
|
|
| Circulation postérieure | Artère cérébrale postérieure |
|
| Territoire vertébrobasilaire |
|
AVC ischémique
Les symptômes initiaux apparaissent soudainement, brutalement, et ne durent habituellement que quelques minutes ou quelques heures, mais rarement plus de deux jours. Généralement, les premiers symptômes d’un AVC ischémique incluent :
Faiblesse : La personne peut ressentir une faiblesse ou une paralysie soudaine d’un côté du corps, ou une sensation d’engourdissement ou de picotement au visage, à un bras, à une jambe ou dans tout un hémicorps.
Problèmes d’élocution : La personne peut éprouver une difficulté qui sera temporaire ou permanente à communiquer, à parler ou à comprendre ce que les autres disent.
Problèmes de vision : La personne peut soudainement perdre la vision dans un œil, perdre un champ visuel ou voir double.
Céphalée : La personne peut souffrir d’un mal de tête soudain, grave et inhabituel, qui peut s’accompagner de confusion.
Étourdissement : La personne peut soudainement perdre l’équilibre ou avoir des difficultés de coordination, surtout en présence d’un ensemble des signes précédents.
(Giraldo, 2017a)
AVC hémorragique
Les symptômes initiaux apparaissent très soudainement et la nature de la céphalée annonciatrice est violente et brutale. Cependant, chez la personne âgée, il n’est pas rare que la céphalée soit légère, voire absente. Les personnes atteintes auront habituellement une altération de la vigilance et de la conscience (pouvant aller jusqu’au coma). Les nausées, vomissements, syndrome confusionnel et manifestations d’épilepsie sont les signes de l’hypertension intracrânienne et sont vus fréquemment chez les personnes vivant un AVC hémorragique. Les déficits neurologiques focaux peuvent aussi être observés selon le site de l’hémorragie et si cette dernière est importante. Dans cette situation d’hémorragie importante, près de la moitié des personnes atteintes ne survivront pas. Pour les survivants, la résorption du sang et/ou l’intervention chirurgicale auront un effet bénéfique sur leur condition : l’état de conscience s’améliorera progressivement et les déficits neurologiques régresseront étonnamment, relativement à l’étendue de l’hémorragie, car l’AVC hémorragique est beaucoup moins destructeur des tissus cérébraux que l’AVC ischémique.
(Giraldo, 2017b, 2017c)
Conditions associées
En plus des séquelles directes de l’AVC, certaines conditions portant atteinte à la santé et à la qualité de vie peuvent être observées : confusion, problèmes du sommeil, dépression, incontinence, problèmes de déglutition avec risque d’étouffement, problèmes pulmonaires dont la pneumonie, syndrome d’immobilisation associé à l’hémiplégie (déconditionnement) et tous les problèmes qui peuvent être provoqués par l’immobilité (plaies de pression, infections, etc.).
Précision pour l’AVC hémorragique : Une augmentation significative de la pression intracrânienne peut aussi survenir. Cette augmentation peut provoquer : (1) une hydrocéphalie secondaire si l’hémorragie prend place dans le système ventriculaire ou dans le cervelet, (2) des hémorragies cérébrales secondaires particulièrement lorsqu’il y a compression du tronc cérébral, (3) la pression exercée par le sang se cumulant pourra déplacer les structures cérébrales et provoquer le coma ou la mort.
(Cœur+AVC, 2018b)
Démarche diagnostique
Un AVC soupçonné fera en sorte que la personne atteinte sera vue particulièrement rapidement aux urgences, l’intervention rapide pouvant faire une différence majeure dans le processus de récupération. La personne ou ses proches seront d’abord questionnés sur l’histoire de l’atteinte et les antécédents médicaux. Après l’examen physique et neurologique, il sera question de déterminer s’il y a eu accident vasculaire cérébral et d’en déterminer la nature; ischémique ou hémorragique. Les résultats de cette investigation permettront d’établir le traitement requis.
Les signes cliniques recherchés seront : apparition soudaine de déficits neurologiques, céphalée brutale et soudaine, coma sans autre cause apparente, altération soudaine de la conscience. La présence de ces signes sera une indication claire du besoin d’une investigation en neuro-imagerie pour établir la nature de l’AVC. Tout signe d’hypertension intracrânienne sera monitoré. La TDM (tomodensitométrie) sera le plus souvent l’examen préconisé dans un premier temps en neuro-imagerie, car s’il n’est pas le plus sensible aux atteintes plus discrètes et ischémiques, il est plus facilement et rapidement accessible que l’IRM (imagerie par résonnance magnétique), qui est l’examen de choix en raison de sa grande sensibilité à tous les types d’atteintes. L’angiographie pourra être réalisée simultanément à l’IRM pour localiser très exactement le ou les vaisseaux atteints. Les résultats de ces examens seront les indicateurs du type d’intervention à offrir à la personne chez qui l’AVC est ainsi confirmé.
(Cœur+AVC, 2018b; Giraldo, 2017a, 2017b, 2017c; Racette, n.d.)
 CTR Scan CTR Scan |
 IRM IRM |
Intervention médico-chirurgicale
a) Traitement d’urgence
L’intervention à la suite d'un AVC est requise dans les toutes premières heures qui suivent la survenue de l’accident pour mettre en place les mesures de soutien et le traitement afin de prévenir la formation de lésions cérébrales et les séquelles, et de favoriser la récupération. Les cellules du cerveau mourront si elles sont privées du débit sanguin irrigateur et oxygénant.
(Cœur+AVC, 2018b; Giraldo, 2017a, 2017b, 2017c; Racette, n.d.)
b) Traitements pharmacologiques
Pour l’AVC ischémique : Parmi les traitements prodigués en phase aiguë, on retrouve les thrombolytiques (p. ex. activateur tissulaire du plasminogène), qui visent à dissoudre le caillot et ainsi débloquer le vaisseau sanguin obstrué afin de rétablir le débit sanguin, les antiagrégants plaquettaires et/ou les anticoagulants qui visent à stopper la formation d’un caillot. Ces traitements sont régis par des lignes directrices précises, étant donné les risques associés à leur mise en œuvre, et sont prodigués par des équipes d’intervention expérimentées. Les traitements pharmacologiques à plus long terme verront à réduire le risque de récurrence d’un accident vasculaire cérébral ischémique et seront soit des inhibiteurs plaquettaires ou des anticoagulants. Pourront s’ajouter les antihypertenseurs, les médicaments visant la baisse des taux de cholestérol et certaines interventions chirurgicales vasculaires, selon les causes probables de l’AVC ischémique.
 Pour l’AVC hémorragique : L’intervention pour stabiliser les personnes qui vivent un AVC hémorragique est totalement différente de celle offerte aux personnes vivant un AVC ischémique. Les mesures de soutien et de contrôle des facteurs de risque systémiques sont d’abord instaurées. Les anticoagulants et les antiagrégants plaquettaires sont totalement contre-indiqués. La personne qui reçoit un anticoagulant en prophylaxie se verra administrer du plasma frais congelé, de la vitamine K ou des plaquettes. L’évacuation précoce des hématomes qui se forment dans les hémisphères cérébelleux et des hématomes lobaires de grande taille peut être salvatrice, mais provoque parfois la récidive de l’hémorragie. L’évacuation précoce des hématomes cérébraux profonds est rarement indiquée, étant associée à une mortalité chirurgicale élevée. Rapidement dans le cours de l’intervention, la neurochirurgie cérébrale sera de mise pour clamper l’artère atteinte.
Pour l’AVC hémorragique : L’intervention pour stabiliser les personnes qui vivent un AVC hémorragique est totalement différente de celle offerte aux personnes vivant un AVC ischémique. Les mesures de soutien et de contrôle des facteurs de risque systémiques sont d’abord instaurées. Les anticoagulants et les antiagrégants plaquettaires sont totalement contre-indiqués. La personne qui reçoit un anticoagulant en prophylaxie se verra administrer du plasma frais congelé, de la vitamine K ou des plaquettes. L’évacuation précoce des hématomes qui se forment dans les hémisphères cérébelleux et des hématomes lobaires de grande taille peut être salvatrice, mais provoque parfois la récidive de l’hémorragie. L’évacuation précoce des hématomes cérébraux profonds est rarement indiquée, étant associée à une mortalité chirurgicale élevée. Rapidement dans le cours de l’intervention, la neurochirurgie cérébrale sera de mise pour clamper l’artère atteinte.
(Cœur+AVC, 2018b; Giraldo, 2017a, 2017b, 2017c)
c) Réadaptation
Les professionnels de la réadaptation pourront intervenir lorsque l’état de santé de la personne atteinte sera stabilisé. Leurs interventions de diverses natures permettront de compenser les atteintes fonctionnelles (équipements, adaptations de l’environnement, etc.), de favoriser le regain de certaines fonctions (amélioration de l’autonomie, de la mobilité, de la fonction cognitive, de la communication, etc.) et d’améliorer la qualité de vie (contrôle de la douleur, reprise des activités significatives, etc.). La prévention de certaines conditions associées pourra aussi faire l’objet de diverses interventions (prévention des plaies, du déconditionnement, des contractures, de l’isolement). Les soins de réadaptation pourront être offerts à l’interne, pendant l’hospitalisation, en services externes ou en communautaire.
(Cœur+AVC, 2018b; Giraldo, 2017a, 2017b, 2017c; Racette, n.d.)
Pronostic et séquelles fonctionnelles
AVC ischémique
À la suite d’un AVC ischémique franc, environ 10 % des personnes atteintes vivront une récupération complète de l’ensemble des fonctions cérébrales qui avaient été atteintes. Pour les autres 90 %, la qualité du pronostic sera tributaire de l’état de santé pré-AVC de la personne, de l’ampleur de l’AVC, de la rapidité et de la nature de l’intervention de soutien et médico-chirurgicale initiale, des conditions associées, des séquelles qui se seront développées et de l’intervention en réadaptation. À la suite d’un AVC, les séquelles fréquemment observées à plus long terme peuvent être : la paralysie ou la faiblesse d’un côté du corps, les problèmes de vision, les problèmes de communication, les problèmes gnosiques ou praxiques, la fatigue, la dépression, les modifications cognitives ou de la personnalité et les problématiques sociales (retour à domicile) et occupationnelles (retour aux activités antérieures). L’intervention en réadaptation et le soutien social auront une importance majeure face à la gestion de l’ensemble de ces séquelles.
(Giraldo, 2017a, 2018a)
AVC hémorragique
Divers facteurs auront une influence sur le pronostic et sur la présence de séquelles fonctionnelles après un AVC hémorragique. L’ampleur de l’hémorragie et l’augmentation secondaire de la pression intracrânienne seront déterminées par la localisation de l’artère atteinte et le débit sanguin. La rapidité et l’adéquation de la démarche diagnostique et d’intervention seront tout aussi déterminantes. Les taux de mortalité sont plus élevés pour l’AVC hémorragique que pour l’AVC ischémique, mais les personnes qui survivent à l’AVC hémorragique vivront étonnamment moins de séquelles, les tissus cérébraux étant moins lésés dans ce type d’AVC.
(Giraldo, 2017c, 2018a)
Références
Agence de la santé publique du Canada. (2016). Accidents vasculaires cérébraux au Canada [PDF]. https://www.canada.ca/content/dam/canada/public-health/migration/publications/diseases-conditions-maladies-affections/stroke-accident-vasculaire-cerebral/alt/64-03-1731_PHAC_Stroke-Infograph_fra.pdf
Agence de la santé publique du Canada. (2017). Prévention des maladies du cœur et autres troubles cardiaques. Gouvernement du Canada. https://www.canada.ca/fr/sante-publique/services/maladies/sante-coeur/maladies-problemes-cardiaques/prevention-maladies-problemes-cardiaques.html
Agence de la santé publique du Canada. (2019). Accidents vasculaires cérébraux au Canada : Faits saillants du système canadien de surveillance des maladies chroniques [PDF]. https://www.canada.ca/content/dam/phac-aspc/documents/services/publications/diseases-conditions/stroke-vasculaires/stroke-vasculaires-canada-fra.pdf
Centre hospitalier de l’Université de Montréal. (2017). Avoir un saignement dans le cerveau : L’AVC hémorragique [PDF]. https://www.chumontreal.qc.ca/sites/default/files/2019-02/460-1-AVC-hemorragique.pdf
Collège National des Enseignants de la Réanimation. (2015). Hémorragies sous-arachnoïdiennes [PDF]. http://www.cnerea.fr/UserFiles/File/national/desc-des/livre-masson-2015/neuro/hemorragie-meningee.pdf
Fondation des maladies du cœur et de l’AVC. (n.d.-a). Les types d’AVC. Cœur+AVC. https://www.coeuretavc.ca/avc/questce-quun-avc/les-types-d-avc
Fondation des maladies du cœur et de l’AVC. (n.d.-b). Risque et prévention. Cœur+AVC. https://www.coeuretavc.ca/avc/risk-and-prevention
Fondation des maladies du cœur et de l’AVC. (2015). L’accès aux soins de l’AVC : les premières heures critiques [PDF]. https://www.heartandstroke.ca/-/media/pdf-files/canada/stroke-report/fmc-bulletin-avc-2015.ashx?rev=99f39dc52625456789bb67d67d75f9c2&hash=368C2DC4D1F63D128F0D2C98236FCF24
Fondation des maladies du cœur et de l’AVC. (2016). Un lien en tête : prévenir l’AVC et la démence [PDF].https://www.heartandstroke.ca/-/media/pdf-files/canada/stroke-report/fmc-bulletin-avc-2016.ashx?rev=29e206b1b2574b01b1ca4e82b666578b&hash=0906216A16186939396DECFCA585AF23
Fondation des maladies du cœur et de l’AVC. (2017). AIT : Accident ischémique transitoire [PDF]. https://www.heartandstroke.ca/-/media/pdf-files/canada/health-information-catalogue/fr-tia-factsheet.ashx?rev=fb723356947e48f9afabb4be9f95ba88&hash=0EB17B0C65768B7CE22B7F94019E32ED
Fondation des maladies du cœur et de l’AVC. (2018a). Des vies perturbées : l’AVC chez les femmes [PDF]. https://www.heartandstroke.ca/-/media/pdf-files/canada/stroke-report/bulletinavc2018.ashx?rev=583abc68b0c1412bb558da287b168b4e&hash=BE533F1EF8A74F847481DFECCC53B5D7
Fondation des maladies du cœur et de l’AVC. (2018b). Votre cheminement après un AVC : Un guide à l’intention des survivants de l’AVC [PDF]. https://www.coeuretavc.ca/-/media/pdf-files/canada/your-stroke-journey/fr-your-stroke-journey-v20.ashx?la=fr-ca&hash=83132CBAFF510D193805E249EA0D39A410A60690
Giraldo, E. A. (2017a). Accident vasculaire cérébral ischémique. Le manuel MERCK. https://www.merckmanuals.com/fr-ca/professional/troubles-neurologiques/accident-vasculaire-cérébral/accident-vasculaire-cérébral-ischémique
Giraldo, E. A. (2017b). Hémorragie intracérébrale. Le manuel MERCK. https://www.merckmanuals.com/fr-ca/professional/troubles-neurologiques/accident-vasculaire-cérébral/hémorragie-intracérébrale
Giraldo, E. A. (2017c). Hémorragie sous-arachnoïdienne. Le manuel MERCK. https://www.merckmanuals.com/fr-ca/professional/troubles-neurologiques/accident-vasculaire-cérébral/hémorragie-sous-arachnoïdienne
Giraldo, E. A. (2018a). Présentation de l’accident vasculaire cérébral. Le manuel MERCK. https://www.merckmanuals.com/fr-ca/accueil/troubles-du-cerveau,-de-la-moelle-%C3%A9pini%C3%A8re-et-des-nerfs/accident-vasculaire-c%C3%A9r%C3%A9bral-avc/pr%C3%A9sentation-de-l%E2%80%99accident-vasculaire-c%C3%A9r%C3%A9bral
Giraldo, E. A. (2018b). Présentation de l’accident vasculaire cérébral hémorragique. Le manuel MERCK. https://www.merckmanuals.com/fr-ca/accueil/troubles-du-cerveau,-de-la-moelle-épinière-et-des-nerfs/accident-vasculaire-cérébral-avc/présentation-de-l’accident-vasculaire-cérébral-hémorragique
Olea Medical. (2018). Physiopathologie de l’AVC ischémique [PDF]. https://www.olea-medical.com/upload/didyouknow/document/5d8cdc9299bc0-024-Olea-LSV-Physiopathologie%20de%20l%27AVC%20ischémique.pdf
Racette, A. (n.d.). Accident vasculaire cérébral : L’AVC chez l’adulte et le neuropsychologue [PDF]. https://aqnp.ca/wp-content/uploads/AVC.pdf

